慶応義塾大学の岡野栄之教授(生理学)と中村雅也教授(整形外科学)らは14日、iPS細胞から作った細胞を脊髄損傷の患者に移植する世界初の手術をしたと発表した。計4人に移植する臨床研究の1例目で、経過は順調だという。1年かけて安全性や有効性を検証する。
同日午前に開いたオンライン記者会見で、岡野教授は「やっと一例目の手術ができて、うれしく思う。様々な難関を乗り越え、ここまでやってこられた」と話した。臨床研究の計画は2019年2月に厚生労働省の専門部会で了承されたが、新型コロナウイルス感染症の対応などで開始が遅れていた。
脊髄損傷は交通事故などによって脊髄が傷つき、重症だと手足のまひなど運動や感覚の障害が残る。現在はリハビリでわずかに残る機能の回復を目指すくらいしかない。
慶大の臨床研究の対象となるのは、脊髄が損傷してから2~4週間経過し、運動と感覚が完全にまひした「亜急性期」の患者だ。手術は慶大病院で21年12月に実施した。通常のリハビリもしながら、安全性や運動機能の改善などの有効性を詳しく調べる。中村教授は14日の記者会見で「世界初の手術であり、有効性が認められる可能性もあるが、安全性の確認を第一としたい」と話した。
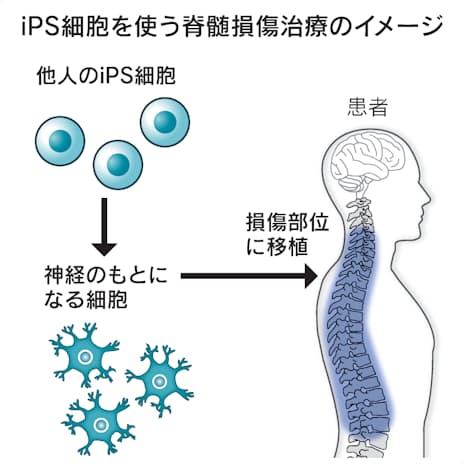
臨床研究では、京都大学iPS細胞研究所が第三者の細胞から作って保管しているiPS細胞を利用した。iPS細胞から神経のもとになる細胞(神経前駆細胞)を作製して凍結保存しておき、患者1人当たり200万個の細胞を脊髄の損傷部に注射で移植する。患者本人のものではなく他人の細胞を移植するため、拒絶反応を抑える免疫抑制剤を使う。
まずは最小限の数の細胞を移植し、安全性を中心に検証する。その後、細胞数を増やした場合の有効性や、脊髄の損傷から時間がたった慢性期の患者に対する安全性や有効性を調べるための臨床試験(治験)などの実施も検討する。
脊髄損傷の国内の新規患者は年約5000人、全国で10万人以上の患者がいるといわれる。再生医療が実現すれば、まずは特に亜急性期の患者で有効な治療法となることが期待される。
iPS細胞を使った再生医療では、目の難病「加齢黄斑変性」やパーキンソン病、重症心不全など臨床応用の対象が広がってきている。事故などで傷ついた神経細胞を修復することができれば、失った臓器や組織を再生する医療の可能性が広がる。
